


La maladie de Crohn est une maladie inflammatoire
chronique intestinale , d'où le nom de MICI, sa cousine
est la RCH.
Mais vu que j’ai la maladie de Crohn depuis 27 ans, et
que je commence par bien la connaître, je vais donc vous
parler de la maladie de Crohn.
Elle peut atteindre une ou plusieurs parties du tube digestif
de la bouche à l'anus (préférentiellement le côlon, le grêle
et l'anus).
C’est une maladie évoluant par poussées, alternant avec
des phases dites de rémission assez rares (c'est-à-dire
de disparition des signes cliniques de la maladie).
Pour d’autres informations peut être plus simples sur les
MICI, la maladie de Crohn et la RCH, je vous conseille de
lire aussi l’article les MICI en date du 6 décembre 2011,
classé dans la catégorie les MICI et l'AFA.
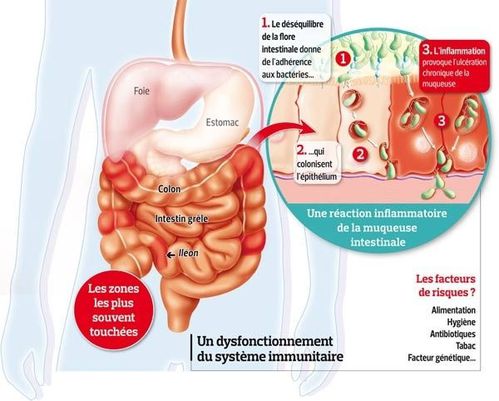
Causes
Les causes de la maladie sont encore inconnues même
si certains facteurs sont privilégiés : facteurs immuno-
logiques, génétiques, environnementaux.
A ce jour on ne guérit pas de la maladie de Crohn…
Avec elle c’est pour la vie !
Il semble de plus en plus clair que l'inflammation est de
nature auto-immune (c’est-à-dire un dysfonctionnement
du système immunitaire qui ne reconnaît plus certaines
cellules appartenant pourtant à l’organisme).
Il est de plus en plus probable qu'une telle réaction soit
déclenchée par un agent infectieux.
La maladie de Crohn n’est pas héréditaire, mais il existe
des facteurs génétiques de prédisposition à la maladie.
Ces facteurs génétiques sont généralement associés à
d’autres facteurs de risque pouvant déclencher la maladie.
Le risque de transmettre la maladie à son enfant est
multiplié par 10 à 15 si un parent est affecté (toutefois, il
s'agit d'un risque relatif par rapport à une population non
atteinte, le risque absolu reste limité).
Les dernières hypothèses (en 2007) évoquent qu'il existe
au moins 32 facteurs de risque génétique.
Plusieurs gènes potentiellement responsables ont été
identifiés notamment NOD2 (CARD15)).
En 2011, selon l'INSERM, les variations de près de 70
gènes pourraient être en cause et notamment certains
par effet indirect ; les mutations du gène IRGM seraient
responsables d'une augmentation du nombre des
bactéries intestinales qui induirait une inflammation chronique.
Le microbiote intestinal de patients atteints de la maladie
de Crohn montre une modification du rapport Firmicutes /
Bacteroidetes, avec un rapport qui s’échelonne de 1/1 à
3/1 au lieu de 10/1 chez le sujet sain.
On constate un déficit marqué du groupe Firmicutes, à la
fois en nombre d’espèces et en proportion.
Les facteurs environnementaux peuvent accroître le risque
de développer la maladie.
Le mode de vie occidental des pays industrialisés est
associé au risque de développer la maladie.
Le tabagisme actif est fortement déconseillé.
Il s'agit d'une maladie multifactorielle au même titre que la
rectocolite hémorragique ou la polyarthrite rhumatoïde,
SPA (spondylartrithe ankylosante) autres maladies proches,
souvent associées à la maladie de Crohn.
Autres symptômes du Crohn
et polypathologies extra-digestives
Les symptômes de la maladie de Crohn se manifestent
lors des poussées. Les poussées alternent avec les
phases de rémission assez rares.
Les principaux symptômes lors des poussées sont des
douleurs abdominales, diarrhées avec des glaires et du
sang dans les selles, et aussi des syndromes sub-occlusifs
si le Crohn siège au niveau de l’intestin grêle.
La fatigue est un symptôme persistant.
Les symptômes varient aussi en fonction de la localisation
des lésions. La maladie de Crohn peut toucher toutes les
parties du tube digestif mais trois zones sont particulière-
ment atteintes : la partie terminale de l’intestin grêle (l’iléon),
le côlon et l'anus.
Certains symptômes peuvent se manifester hors du système
digestif.
Pour 15 % des patients, il peut y avoir une atteinte au niveau
des articulations à type de spondylarthropathie (SPA), de la
peau (ulcérations qui peuvent se surinfecter, érythèmes
noueux et ulcérations au niveau des muqueuses), des yeux
(uvéite et kératite) et d’autres affectations telles que le Lupus
érythémateux, la pancréatite ou les thromboses veineuses,
pour n’en citer que quelques unes.
Les principaux examens
Quelques photos
Intestin atteint par la Maladie de Crohn


un autre stade de la Maladie de Crohn
Complications
- Occlusion ou sub-occlusion intestinale
- Les fistules : interne et externe
- Les complications infectieuses : abcès, risquant de se perforer
- La perforation du grêle, conduisant à une péritonite
- La colectasie aigüe : dilatation du colon pouvant être supérieure à 10cm et entraînant un risque de perforation
- Hémorragies digestives
- Dégénérescence maligne
On peut observer une dénutrition dues à une malabsorption
au niveau des lésion inflammatoires.
La perte de protéine entraîne une diminution des facteurs
de coagulation circulant et donc augmente le risque thrombo-
embolique. La chronicité des symptômes, les nombreuses
hospitalisations, et plus globalement le retentissement de
la maladie sur la qualité de vie peut entraîner des épisodes
dépressifs. Enfin le traitement de la maladie est invasif et
présente des effets secondaires intrinsèques.
On craint surtout les sténoses, fissures, fistules ou
perforations, une colectasie (dilatation toxique du côlon)
ou une colite grave (poussée très sévère d'emblée).
Il existe, après dix ans d'évolution, une majoration du
risque de cancer colorectal. Ce risque est surtout impor-
tant en cas d'atteinte étendue et nécessite un dépistage
par coloscopie totale tous les 2 ans, au delà de 10 ans
d'évolution de la maladie.
Traitements
Les différents traitements dépendent du niveau de gravité
de la maladie, les MICI peuvent exiger l'immunosuppression
pour contrôler les symptômes, tels que l'azathioprine, le
méthotrexate ou la mercaptopurine voire une forme de
mésalazine.
L'inflammation du tube digestif amène de nombreuses
complications nutritionnelles.
Une étude sur 126 patients atteints de maladies
inflammatoires de l'intestin a montré une forte prévalence
de carences :
hémoglobine (40 %), ferritine (39,2 %), vitamine B6 (29 %),
bêta-carotène (23,4 %), vitamine B12 (18,4 %), vitamine D
(17,6 %), albumine (17,6 %) et zinc (15,2 %).
Ces carences ne sont pas toutes liées aux apports
alimentaires inadéquats, qui sont également fréquents
dans ces maladies amenant à des choix alimentaires
particuliers :
vitamine E (63 %), vitamine D (36 %), vitamine A (26 %),
calcium (23 %), acide folique (19 %), fer (13 %), et
vitamine C (11 %).
La consommation de compléments alimentaires ainsi
que la mesure régulière des concentrations de vitamine
B6 sont recommandées.
L'anémie, fréquente dans la maladie de Crohn, doit être
avérée avant la prise de compléments de fer.
Les causes de la maladie de Crohn restant inconnues,
il n’existe aucun traitement permettant d’en guérir.
Le traitement médical repose sur la réduction de
l'inflammation.
Le traitement est basé sur deux principes.
Le premier consiste à traiter le malade au cours des
poussées.
C’est ce que l’on appelle le traitement d’attaque.
Le second principe est la prévention des rechutes.
C’est le traitement d’entretien qui permet de prolonger
au maximum les périodes de rémission de la maladie.
Le traitement d’attaque consiste à limiter les symptômes
de la maladie, comme les diarrhées ou les douleurs
abdominales, les syndromes sub-occlusifs pouvant survenir
au cours des poussées.
Le traitement initial est la plupart du temps prescrit par le
gastro-entérologue.
Le choix du traitement sera fait en premier lieu en fonction
de l’intensité des poussées (épisodes aigus légers,
modérés, sévères…) et de leur localisation.
Le traitement est donc individualisé, patient par patient.
Il y a quatre groupes de médicaments pouvant être utilisés
en cas de poussées.
Ce sont les dérivés aminosalicylés, la corticothérapie, les
immunosuppresseurs d'action rapide et les anti-TNF-alpha.
Les aminosalicylés, tels que le 5-ASA (pour acide 5-amino-
salicylique), exercent une action anti-inflammatoire sur la
muqueuses intestinale. L’efficacité des aminosalicylés est
réduite dans cette maladie mais ces produits sont généra-
lement très bien tolérés. La fonction rénale est à surveiller.
Pour les poussées d’intensité moyenne à sévère, on utilise
principalement des corticoïdes. Ce traitement permet une
amélioration rapide des symptômes.
En France, la posologie la plus fréquemment administrée
est de 1 mg/kg/j d’équivalent prednisolone par voie orale
pendant 4 à 8 semaines. Cette dose est ensuite diminuée
par paliers progressifs jusqu’à un arrêt total.
Au cours de cette décroissance, 20 % à 30 % des patients
ne peuvent pas être sevrés totalement de leur corticothérapie
sans que l’on observe une reprise évolutive de la maladie,
immédiatement ou dans les trois mois.
Ce sont des patients ayant une forme dite corticodépendante
de la maladie de Crohn chez qui il faudra introduire un
traitement immunosuppresseur par azathioprine.
Un immunosuppresseur d’action rapide peut également être
utilisé pour traiter les poussées sévères à l’hôpital.
Le médicament principalement utilisé dans ce cas est la
ciclosporine.
Elle permet, dans certains cas, d’éviter la chirurgie.
En cas d’échec ou de contre indication au traitement
habituel des poussées modérées à sévères ou en cas
d’échec du traitement des fistules, il existe maintenant
l’option du traitement par anti-TNFα.
Les anti-TNFα sont des immunomodulateurs sélectifs.
Ils bloquent l’expression des TNFα, qui sont de puissants
médiateurs de l’inflammation et de la nécrose tissulaire.
Les principaux médicaments sont l’infliximab et l’adalimumab.
L’infliximab s’administre en perfusion, uniquement en usage
hospitalier.
L’adalimumab se présente sous forme de stylo permettant
les injections à domicile.
Le traitement par anti-TNFα permet généralement une
amélioration des symptômes en quelques semaines.
S’il n’y a pas d’amélioration au bout de 12 semaines de
traitement, celui-ci doit être arrêté.
Ce traitement impose une surveillance accrue du risque
d’infection. Cette vigilance vis-à-vis des infections doit être
maintenue dans les 6 mois suivant l’arrêt du traitement.
Il ne faut pas administrer de vaccins vivants chez un patient
traité par anti-TNFα tandis que la vaccination annuelle contre
la grippe est recommandée. Il est préconisé d’adopter une
contraception efficace durant la durée du traitement et jusqu’à
6 mois après son arrêt.
Le traitement d’entretien a pour but de prévenir les rechutes.
C’est le traitement prescrit durant les périodes de rémission,
c’est-à-dire les périodes durant lesquelles le patient ne
ressentira plus les symptômes de la maladie (disparition
des douleurs notamment).
Cette période sans symptôme n’est pas synonyme de
guérison. Il est donc important pour le patient de poursuivre
son traitement afin de pouvoir retarder au maximum la
réapparition des poussées et maintenir une qualité de vie
convenable.
Le traitement d’entretien permet également de diminuer
les complications.
Les aminosalicylés ont une efficacité limitée en traitement
d'entretien.
Les immunosuppresseurs (sélectifs ou d’action lente) sont
les traitements de choix durant la phase d’entretien.
Les 2 produits les plus fréquemment utilisés sont
l'azathioprine (immunosuppresseur, un analogue des
purines) et l'infliximab ou l’adalimumab.
L’azathioprine reste le traitement de référence.
Les anti-TNF-alpha (Infliximab et Adalimumab) sont de
plus en plus fréquemment utilisés.
Ces derniers semblent plus efficaces encore lorsqu’ils
sont associés avec l’azathioprine.
L'utilisation de certaines souches de probiotiques
présente des pistes prometteuses.
Elles ne semblent pas cependant présenter toutes le
même intérêt thérapeutique.
Les interventions chirurgicales sont pratiquées essentiel-
lement chez les patients pour lesquels le traitement
médical se révèle inefficace ou dans le cas de certaines
complications.
L’opération chirurgicale ne permet pas de guérir définiti-
vement de la maladie.
Il s’agit principalement de retirer les lésions inflammatoires
ou abîmés si vous préférez. Cependant, ces opérations ne
doivent concerner que les zones touchées résistantes aux
traitements médicaux afin d’épargner au maximum l’intestin
du patient.
En effet, celui-ci est régulièrement éprouvé par les poussées
de la maladie.
L’opération consiste en une ablation de la partie lésée de
l’intestin suivie d’une suture entre les deux portions saines
restantes. Cette opération peut nécessiter la mise en place
d’une stomie intestinale le plus souvent provisoire, mais
parfois définitive.
Règles hygiéno-diététiques
Lors des poussées, un régime sans fibres (fruits, légumes,
céréales) est généralement mis en place afin de ne pas
aggraver les symptômes (diarrhée, douleurs…).
Il est important de boire suffisamment afin de compenser
les pertes en eau dues aux diarrhées.
Dès que l’état de santé s’améliore (rémission), il est conseillé
d'arrêter ce régime.
En dehors des poussées, il est important de conserver une
alimentation la plus équilibrée et la plus variée possible.
En effet, cela pourrait prévenir la dénutrition et les carences
constatées chez certains patients.
En résumé, pendant les période de rémission, mangez de
tout... Tout ce que votre intestin peut tolérer.
Donc testez certains aliments par exemple les fruits cuits
ou en compote sont mieux tolérés que crus.
Le tabac bien sûr joue un rôle important dans la maladie de
Crohn. Il est donc déconseillé...
Pas facile une vie crohnesque...
''Cette maladie qui ne se voit pas forcément...
Alors les autres pensent que tout va bien...
Mais ça peut être tout le contraire" !
C'est un combat au quotidien !







![cornee[1]](http://img.over-blog.com/300x214/5/16/97/02/crohn-medic/cornee-1-.jpg)










