

La fibromyalgie est un syndrome caractérisé par des douleurs diffuses dans tout le corps, souvent associées à une grande fatigue et à des troubles du sommeil.
C’est une maladie qui n’entraîne pas de complications graves, mais qui est très éprouvante et empêche souvent la personne qui en souffre d’accomplir ses activités quotidiennes.
L’existence de ce syndrome est reconnue depuis 1992 par l’Organisation mondiale de la Santé. Cependant, la fibromyalgie est encore mal connue et mal comprise.
Bien que les douleurs soient réelles et très pénibles, les médecins ne parviennent pas à détecter de lésion ni d’inflammation permettant d’expliquer ces symptômes.
Pour cette raison, la fibromyalgie a suscité certaines polémiques dans le milieu scientifique, à tel point que des médecins ne croyaient pas à son existence. Aujourd'hui, il semble que certains facteurs physiologiques (anomalies du système nerveux, perturbations hormonales, etc.) et génétiques soient en cause. Des événements extérieurs (traumatismes, infection...) pourraient aussi être impliqués. Les causes exactes demeurent toutefois incertaines.
Le terme fibromyalgie vient de « fibro », pour fibrose, de « myo » qui signifie muscles et d’« algie » qui signifie douleur.
Il a été critiqué par certains médecins, car il n’existe aucune fibrose des muscles à l’origine des douleurs.
Le terme « syndrome polyalgique idiopathique diffus », ou SPID, a également été proposé, mais n’a pas fait l’objet d’un consensus international.
Les statistiques révèlent que, dans les pays industrialisés, la fibromyalgie touche de 2 % à 6 % de la population.
Au Canada, 900 000 personnes en sont atteintes.
Environ 80 % des personnes atteintes sont des femmes.
La maladie apparaît souvent vers 30 ans à 60 ans.
Quelques rares cas de fibromyalgie ont toutefois été décrits chez des enfants, sans que l’on soit certain qu’il s’agisse de la même maladie.
Diagnostic :
Ses symptômes nombreux et sa ressemblance ou sa cohabitation avec d'autres maladies ou syndromes (syndrome de fatigue chronique, syndrome de l’intestin irritable, migraine, etc.) compliquent le diagnostic de fibromyalgie. Ainsi, en Amérique du Nord, les personnes atteintes doivent attendre en moyenne 5 ans (et une dizaine de visites médicales) avant d’obtenir le diagnostic de fibromyalgie.
Partout dans le monde, le diagnostic de la fibromyalgie repose sur deux critères établis par l'American College of Rheumatology, retenus et approuvés par un comité international :
- La présence d’une douleur diffuse pendant plus de 3 mois. La douleur doit être présente des deux côtés du corps (gauche-droite), en haut et en bas de la ceinture, ainsi qu’à la colonne vertébrale.
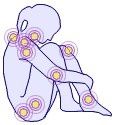
- Une sensation de douleur sur au moins 11 des 18 points caractéristiques de la maladie (voir schéma).
Note : Ces critères sont toutefois critiqués par de nombreux médecins, entre autres parce que le nombre de 11 points douloureux est arbitraire. Ainsi, certaines personnes ayant 8 ou 9 points douloureux peuvent tout de même être atteints de fibromyalgie.
De plus, la localisation et le nombre de points douloureux peuvent varier chez une même personne d’un jour à l’autre.
Enfin, certaines formes graves de fibromyalgie causent des douleurs partout sur le corps, et pas seulement aux muscles.
Le syndrome de fatigue chronique, caractérisé par une fatigue profonde et des douleurs articulaires et musculaires, ressemble beaucoup à la fibromyalgie et il n’est pas toujours facile de les différencier.
La différence principale entre ces deux affections est le fait que la fatigue prédomine en cas de syndrome de fatigue chronique, et plutôt la douleur en cas de fibromyalgie.
Causes :
Les causes du syndrome ne sont pas encore connues.
Bien que la fibromyalgie engendre des douleurs musculaires chroniques, il n’y a aucune lésion visible dans les muscles pouvant expliquer les douleurs. Il s’agit d’une maladie où de nombreux facteurs sont probablement à l’origine des symptômes.
Plusieurs hypothèses ont été avancées.
Voici celles qui retiennent le plus l’attention des chercheurs :
1/Diminution du seuil de perception de la douleur
Les personnes atteintes de fibromyalgie ressentent davantage la douleur que les autres.
En d’autres termes, leur système nerveux répond de façon anormale aux stimuli extérieurs : une légère pression suffit à déclencher un message de « douleur » chez les personnes fibromyalgiques.
Cette plus grande sensibilité à la douleur serait liée au dysfonctionnement de certaines zones du cerveau et à des anomalies de la transmission des messages nerveux.
2/Anomalies physiologiques du système nerveux
Plusieurs études ont montré une diminution des taux de neurotransmetteurs, comme le glutamate ou la sérotonine, chez les personnes atteintes de fibromyalgie.
De même, des anomalies hormonales (concernant l’hypophyse et le thalamus, dans le cerveau) ont été décrites chez les patients fibromyalgiques.
Aucune de ces observations ne permet cependant à elle seule d’expliquer la maladie.
3/Facteurs génétiques
Il est désormais démontré que la fibromyalgie a également une composante génétique, plusieurs personnes étant atteintes dans certaines familles. Plusieurs gènes pourraient être impliqués dans le déclenchement de la fibromyalgie, mais les études effectuées dans ce domaine n’ont pas donné de résultats satisfaisants.
4/Facteurs biologiques
Un trouble métabolique de la substance P augmenterait la sensibilité à la douleur. Son association avec le stress, l'anxiété et la dépression est aussi connue.
Un manque chronique de sommeil réparateur. Il se peut que le mauvais sommeil ne soit pas seulement un symptôme, mais aussi une cause de la fibromyalgie.
5/Événements extérieurs
De nombreux agents infectieux ont été incriminés pour expliquer le déclenchement de la fibromyalgie, comme les virus de l’hépatite C ou B, par exemple, ou la bactérie en cause dans la maladie de Lyme.
Environ 10 % des personnes atteintes de fibromyalgie déclarent avoir souffert d’une infection avant le début des symptômes.
Dans de nombreux cas, un traumatisme physique (accident) est impliqué dans le déclenchement de la fibromyalgie.
Les accidents de voiture causant un « coup du lapin », c’est-à-dire un traumatisme des vertèbres cervicales, sont souvent montrés du doigt.
Des traumatismes émotionnels peuvent aussi être en cause, mais ils ne concernent pas tous les cas de fibromyalgie.
C’est le cas des sévices sexuels ou de la violence survenus tôt dans la vie, ainsi que de certains événements dramatiques
Fibromyalgie et profil psychologique
De nombreuses études montrent un lien fort entre la fibromyalgie, l’anxiété et la dépression, qui sont présentes dans un tiers des cas environ.
Les troubles anxieux sont souvent présents avant l’apparition des douleurs (3/4 des patients), tandis que la dépression apparaît le plus souvent après le début de la fibromyalgie.
Les personnes atteintes de fibromyalgie ont souvent un profil psychologique particulier, défini par un caractère propice au « catastrophisme » ou à la « dramatisation », en particulier devant la douleur.
Cette attitude a tendance à amplifier l’intensité de la douleur, le sentiment d’impuissance et de détresse.
De plus, les syndromes dépressifs contribuent à abaisser le seuil de la douleur. S’ensuit alors un cercle vicieux qui rend encore plus difficile l’atténuation des symptômes.
Evolution :
La fibromyalgie n’est pas une maladie grave, au sens où elle n’entraîne pas de complications de santé majeures.
Elle n’en est pas moins une maladie pénible et invalidante pour les personnes qui en souffrent.
Les douleurs sont chroniques et souvent résistantes aux différents traitements, qu’ils soient médicaux, physiques ou psychologiques.
Cependant, elles ont tendance à rester stables à long terme, ou à s’atténuer. Il n’y a généralement pas d’aggravation.
L’intensité de la douleur et de la fatigue limite les activités quotidiennes et peut parfois avoir des répercussions sur l’activité professionnelle.
Cependant, le fait de maintenir son activité professionnelle est bénéfique sur le plan psychologique comme sur le plan physique, comme l’a montré une étude suédoise en 2005.
Des aménagements du temps de travail et du poste sont parfois nécessaires lorsque les douleurs sont très importantes.
Symptômes de la fibromyalgie :
La fibromyalgie est caractérisée par des douleurs étendues et diffuses, principalement musculaires, associées à une fatigue chronique et des troubles du sommeil.
Cependant, les symptômes diffèrent d’une personne à l’autre.
De plus, le climat, le moment de la journée, le niveau de stress et d'activité physique sont des facteurs qui influencent la gravité des symptômes et leur variabilité dans le temps.
Voici les principaux symptômes :
- Des douleurs musculaires diffuses qui s'accompagnent de raideurs matinales, et de certains endroits précis du corps douloureux au toucher (voir le schéma). Le cou et les épaules sont généralement les premiers endroits douloureux, suivis par le dos, le thorax, les bras et les jambes.
Dans les situations extrêmes, un simple toucher ou même un effleurement cause des douleurs sur tout le corps (un phénomène nommé allodynie). La douleur peut s’accompagner de l’impression que les zones douloureuses sont gonflées. - Une douleur constante, mais aggravée par les efforts, le froid, l’humidité, les émotions et le manque de sommeil.
- Un sommeil léger et non réparateur, causant une fatigue dès le réveil.
- Une fatigue persistante (toute la journée), présente dans 9 cas sur 10. Le repos ne permet pas de la faire disparaître.
- ces principaux symptômes peuvent s’ajouter des symptômes moins caractéristiques, mais tout aussi gênants.
- Des maux de tête ou de fortes migraines, possiblement causés par des tensions musculaires au cou et aux épaules, et par un dérèglement des voies naturelles de contrôle de la douleur.
- Un syndrome de l’intestin irritable : diarrhée, constipation et douleurs abdominales.
- Un état dépressif ou une anxiété (chez environ le tiers des personnes fibromyalgiques).
- Des difficultés de concentration.
- Une augmentation de l'acuité des sens, soit une sensibilité accrue aux odeurs, à la lumière, au bruit et aux changements de température (en plus de la sensibilité au toucher).
- Un engourdissement et des fourmillements aux mains et aux pieds.
- Des menstruations douloureuses et un syndrome prémenstruel marqué.
- Un syndrome de la vessie irritable (cystite interstitielle).
Personnes à risques :
- Les femmes. La fibromyalgie touche environ 4 fois plus de femmes que d’hommes. Les chercheurs pensent que les hormones sexuelles influencent l’apparition de cette maladie, mais ils ne savent pas encore de quelle manière précisément. Il semblerait que la testostérone rende les hommes plus résistants à la douleur.
- Les personnes dont un membre de la famille souffre ou a souffert de fibromyalgie ou de dépression.
- Les personnes qui ont des troubles du sommeil en raison de spasmes musculaires nocturnes ou du syndrome des jambes sans repos.
- Les personnes qui ont vécu des expériences traumatisantes (un choc physique ou émotionnel), comme un accident, une chute, des sévices sexuels, une intervention chirurgicale ou un accouchement difficile.
- Les personnes qui ont contracté une infection importante, comme une hépatite, la maladie de Lyme ou le virus de l'immunodéficience humaine (VIH).
- Les personnes atteintes d’une maladie rhumatismale, comme la polyarthrite rhumatoïde ou le lupus.
Facteurs de risque :
- que des facteurs de risque, ces caractéristiques sont surtout des facteurs aggravants de la maladie.
- Le manque ou l'excès d’activité physique.
- La tendance à avoir des pensées catastrophistes, c’est-à-dire à se concentrer sur tout ce que la douleur apporte de négatif dans sa vie.
La cause de la fibromyalgie n'ayant pas été formellement identifiée, aucune manière de la prévenir n'est reconnue.
Traitemetns médicaus de la fibromylgie :
Parce qu'on connaît encore peu les mécanismes en cause dans la fibromyalgie, les traitements médicaux offerts aux malades reposent davantage sur l'expérience clinique que sur le blocage des mécanismes en cause dans la douleur.
Des traitements conçus pour soigner d'autres maladies, comme la dépression et l'épilepsie sont de plus en plus utilisés, après avoir montré leur efficacité dans divers essais cliniques sur la fibromyalgie.
Cependant, les médicaments à eux seuls ne permettent pas d’améliorer suffisamment la qualité de vie des personnes atteintes de fibromyalgie. La prise en charge doit donc être multidisciplinaire.
Les approches complémentaires, permettant notamment de se relaxer et d’apprendre à gérer sa douleur, restent probablement à l’heure actuelle les méthodes les plus efficaces pour mieux vivre avec la fibromyalgie.
En cas de fortes douleurs, les bains en eau chaude, avec ou sans exercices musculaires, peuvent aussi apporter un soulagement rapide .
Médicaments :
Les anti-inflammatoires non stéroïdiens (AINS), par exemple l'ibuprofène (comme Advil® ou Motrin®), le naproxène et l'acétaminophène (Tylenol®) permettent parfois d'atténuer les douleurs et les raideurs musculaires.
Leur efficacité varie d'une personne à l'autre.
Ils sont surtout utiles lorsque la fibromyalgie apparaît chez une personne atteinte d’une maladie inflammatoire, comme la polyarthrite rhumatoïde. Dans les cas de fibromyalgie « simple », ils sont rarement recommandés.
Attention !
À long terme, l'usage de médicaments de type AINS peut causer des effets indésirables sérieux : douleurs et saignements à l'estomac, ulcères d’estomac, dommages aux reins et hypertension.
Les antalgiques ou antidouleur puissants, comme la morphine, permettent d’atténuer la douleur, mais ne peuvent évidemment pas être utilisés de façon prolongée.
Le tramadol (Ralivia®, Zytram®), de la famille des opiacés (comme la morphine), s’est toutefois montré efficace dans plusieurs essais récents menés chez des patients fibromyalgiques.
Il est recommandé pour le traitement de la fibromyalgie par de nombreux experts, seul ou en association avec l’acétaminophène.
Ce médicament ne devrait toutefois être utilisé qu’en dernier recours, lorsque les autres traitements se sont avérés inefficaces.
Son emploi doit se faire sous surveillance étroite du médecin en raison du risque de dépendance.
|
Attention à l’abus de médicaments antidouleur ! Les antalgiques sont très largement utilisés par les personnes atteintes de fibromyalgie. Ils sont souvent peu efficaces, ce qui amène les patients à les utiliser de façon inadaptée, à de fortes doses et en associant différents médicaments.
Soyez prudents ! Les antalgiques et les anti-inflammatoires ont des effets secondaires potentiellement dangereux, surtout à long terme. Toujours demander conseil à son médecin ou à son pharmacien avant d’utiliser un médicament.
|
Les antidépresseurs, comme les tricycliques ou les inhibiteurs de la recapture de la sérotonine, prescrits à faible dose, sont les traitements les plus utilisés contre la fibromyalgie.
Ils ont un effet sur de nombreuses douleurs chroniques, dont les douleurs de la fibromyalgie, et sont donc fréquemment utilisés même en l’absence de dépression.
En outre, ils augmentent la quantité de sérotonine dans le cerveau.
Or, de faibles taux de sérotonine seraient liés non seulement à la dépression, mais aussi aux migraines, aux maux digestifs et à l'anxiété, qui font partie des symptômes de la fibromyalgie.
L’amitryptiline (Élavil®) est utilisé chez les personnes fibromyalgiques comme antidouleur et pour ses effets sur les troubles du sommeil et la fatigue. C’est le traitement le plus souvent utilisé, en première intervention.
La duloxétine (Cymbalta®) peut aussi être utilisée, tout comme la fluoxétine (Prozac®) ou le moclobémide, qu’on ajoutera souvent comme traitement additionnel.
Enfin, un autre antidépresseur, le milnacipran, a montré des résultats prometteurs contre la fibromyalgie et est en cours d’évaluation au Canada.
Il semble que les antidépresseurs à faibles dose constituent le meilleur traitement à long terme contre les douleurs musculaires de la fibromyalgie. Toutefois, tous n'y trouvent pas un soulagement.
Les anticonvulsivants ou antiépileptiques - d’abord conçus pour traiter l’épilepsie – sont également efficaces contre les douleurs chroniques. Mentionnons la gabapentine (Neurontin®), la prégabaline (Lyrica®) et le topiramate (Topamax®). Certains de ces anticonvulsivants améliorent la qualité du sommeil (surtout la gabapentine, et moindrement la prégabaline). Le Lyrica® a même obtenu, en 2009 au Canada, une indication pour le traitement des douleurs associées à la fibromyalgie.
Des sédatifs sont parfois prescrits pour faciliter le sommeil, mais leur usage à long terme n'est généralement pas recommandé par les médecins (par exemple, l’Imovane®). En outre, la plupart des médicaments cités ci-dessus ont aussi un effet sédatif.
Des relaxants musculaires peuvent aussi aider à soulager la douleur. Le seul relaxant musculaire efficace pour la fibromyalgie est le Flexeril®, dont l’action est proche de celle de l’amitriptyline.
À noter : Les corticostéroïdes (comme la prednisone) n'ont démontré aucune efficacité pour traiter la fibromyalgie.
Exercice physique :
L'exercice physique fait partie intégrante du traitement de base. Il conduit l’organisme à produire des endorphines, des hormones qui procurent un bien-être et qui calment la douleur.
Plusieurs synthèses d’études, dont une publiée en 2008, ont conclu que la pratique d'exercices aérobiques supervisés réduit les symptômes de la fibromyalgie et améliore le sommeil et les capacités physiques.
Les exercices d'étirement et de renforcement amélioreraient aussi certains symptômes, mais les preuves à cet effet sont moins nombreuses.
On ne doit pas craindre d’aggraver sa maladie en faisant de l’exercice, puisque la fibromyalgie n’est pas un problème d’origine musculaire.
D’ailleurs, il est connu qu’une mauvaise condition physique contribue à générer fatigue et anxiété.
Il est toutefois important de commencer progressivement, avec un programme adapté à sa condition physique.
Les exercices d’aérobie pratiqués en piscine, préférablement en eau chaude, peuvent être un bon point de départ pour se remettre en action.
Selon 2 essais cliniques parus en 2006, les exercices d’aquaforme (marcher ou courir dans l’eau, par exemple) sont efficaces pour soulager la douleur causée par la fibromyalgie et améliorer le sentiment de bien-être.
Ils doivent être adaptés aux capacités de la personne atteinte, et leur intensité doit être augmentée de façon graduelle.
Psychothérapie :
La psychothérapie peut apporter des bienfaits significatifs
aux personnes atteintes de fibromyalgie.
La thérapie cognitivo-comportementale est particu-
lièrement efficace.
En conclusion, l'avis du Dr Dominic Larose :
|
Il ne faut pas attendre de votre médecin qu’il vous prescrira la pilule miracle qui, à elle seule, va éliminer les symptômes de la maladie. Cette pilule n’existe pas. Il s’agit d’un domaine où les médicaments peuvent souvent entraîner plus d’inconvénients que de bénéfices. La fibromyalgie n’est pas une maladie mentale, bien que la santé mentale soit souvent atteinte, soit en association avec la maladie ou en conséquence de celle-ci. Il ne s’agit aucunement d’une maladie rare. Il s’agit d’un état chronique, mais habituellement non progressif, surtout si le patient reste actif physiquement et surveille et contrôle les pensées négatives qui surviennent.
|
A ce jour encore, il est difficile de faire accepter, de faire
comprendre ce qu'est la souffrance d'une Fibromyalgie...
Courage !



/image%2F1377448%2F20150127%2Fob_e17ecc_ventre-sos.jpg)






